Stopa cukrzycowa to poważne powikłanie cukrzycy, które pojawia się zarówno w chorobie typu 1 jak i 2. Zespół stopy cukrzycowej może prowadzić do poważnych konsekwencji, włącznie z amputacją chorej kończyny. Stopa cukrzycowa jest stanem, który może pojawić się u każdego chorego na cukrzycę. Ważna jest w tym przypadku profilaktyka oraz leczenie istniejącego już schorzenia.
Stopa cukrzycowa — co to jest?
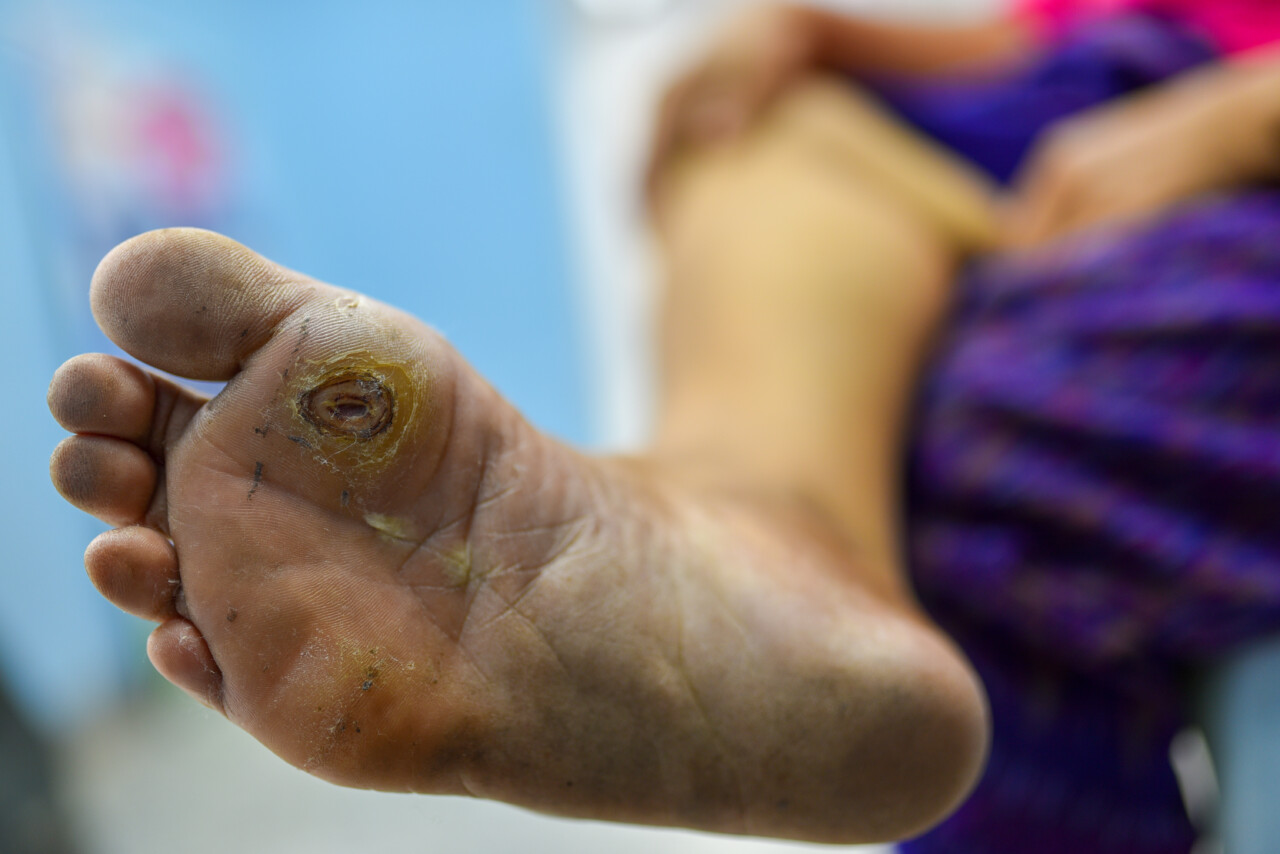
Stopa cukrzycowa jest owrzodzeniem pojawiającym się na najczęściej na części podeszwowej grzbietowej stopy. Istnieje kilka przyczyn jej powstawania, które nakładają się na siebie.

Fot. iStock
Wysoki poziom glukozy we krwi, który utrzymuje się długo, prowadzi do zmian miażdżycowych w obrębie podudzi i stóp. Zwężenie tętnic powoduje zmniejszenie przepływu krwi, co skutkuje niedokrwieniem stóp i utrudnia gojenie. Duże znaczenie w rozwoju stopy cukrzycowej ma obciążenie stóp, wynikające z nieprawidłowego sposobu ich stawiania podczas chodzenia i zmiany jej kształtu. Choroba rozwija się również w wyniku neuropatii, czyli uszkodzenia nerwów w stopie. Osoba cierpiąca na zespół stopy cukrzycowej nie odczuwa bólu oraz działania temperatury, co niesie ze sobą urazów, na przykład skaleczeń. W przypadku neuropatii nie są one łatwe do zauważenia, a ponieważ w cukrzycy rany goją się znacznie wolniej, może to prowadzić do zakażeń, które przekształcają się w poważne owrzodzenia.
Fot. iStock/stopa cukrzycowa
Stopa cukrzycowa a owrzodzenie na tle niedokrwiennym
Istotną rolę odgrywa właściwe rozpoznanie. Cukrzyca jest warunkiem koniecznym do powstania stopy cukrzycowej, ale nie każde owrzodzenie u cukrzyka jest równoznaczne ze stopą cukrzycową. Stopę cukrzycową charakteryzuje długi czas trwania cukrzycy, wysoki poziom cukru we krwi (hiperglikemia) oraz występowanie innych przewlekłych powikłań cukrzycy. Stopa cukrzycowa może być mylona z owrzodzeniem na tle niedokrwiennym, które jest wynikiem zmian miażdżycowych w naczyniach tętniczych. Oprócz stopy neuropatycznej (cukrzycowej) i niedokrwiennej wyróżnia się również stopę neuropatyczno-niedokrwienną, czyli tzw. mieszaną.
Jak wygląda stopa cukrzycowa?
Chory z zaawansowanym zespołem stopy cukrzycowej może mieć problemy z ruchem, ponieważ stopy zniekształcają się. Ze względu na obciążenia pojawiają się odciski, modzele, które zwiększają ryzyko powstawania owrzodzeń. Skóra może być bardzo przesuszona oraz może się łuszczyć. Pacjent może też skarżyć się na drętwienie, pieczenie i mrowienie kończyn. Często pojawia się również grzybica stóp, która dodatkowo utrudnia gojenie istniejących ran.
Stopa cukrzycowa może mieć różne stopnie zaawansowania. Aby określić dokładną charakterystykę, stosuje się klasyfikację Wagnera opartą na kolejnych stopniach rozwoju choroby:
- stopień 0 – stopa wysokiego ryzyka
- 1 – owrzodzenie powierzchowne
- 2 – owrzodzenie z towarzyszącym stanem zapalnym skóry i tkanek podskórnych
- 3 – jw. i dodatkowo stan zapalny kości, ropowica stopy
- 4 – ograniczona martwica sucha lub wilgotna
- 5 – rozległa martwica, wskazania do amputacji.
Fot. iStock/Stopa cukrzycowa
Stopa cukrzycowa — jak zapobiegać chorobie?
Na rozwój stopy cukrzycowej narażeni są pacjenci cierpiący zarówno na cukrzycę typu 1, jak i 2. Osoby niezdiagnozowane nie mają świadomości istniejącego ryzyka. Niezwykle ważna w tym przypadku jest profilaktyka, która jest skutecznym narzędziem w przeciwdziałaniu rozwojowi choroby.
Codzienna kontrola i pielęgnacja
Aby zapobiec rozwojowi choroby, diabetycy każdego dnia powinni sprawdzać stan swoich stóp regulować swoją chorobę oraz odpowiednio pielęgnować kończyny. Przede wszystkim należy zwrócić uwagę na zabarwienie i temperaturę skóry stóp. Jeśli coś odbiega od normy, należy to potraktować jako pierwszy sygnał wystąpienia stanu zapalnego, który zaniedbany, często prowadzi do powikłań. Należy regularnie sprawdzać część grzbietową oraz podeszwową stóp, rejestrować wszelkie pęknięcia, rogowacenia i owrzodzenia, konsultując je z lekarzem. Jeżeli pojawiają się podejrzane zmiany na skórze, nie należy ich usuwać samodzielnie, tylko zdać się na specjalistę podologa.

Fot. iStock/Stopa cukrzycowa
Ważna jest odpowiednia higiena, czyli codzienne mycie (np. szarym mydłem) i dokładne osuszanie stóp. Istotna jest dbałość o równe, niezbyt długie paznokcie, które nie będą wrastały w skórę lub jej kaleczyły. Nie należy stosować pumeksu i nożyków, które mogą kaleczyć skórę i zwiększać ryzyko zakażenia. Nie wolno także samodzielnie stosować maści na odciski — wybór specyfiku należy mówić z lekarzem.
Odpowiednie obuwie
Bardzo ważne jest noszenie dopasowanego obuwia i skarpet, a także wkładek. Obuwie powinno być wygodne, szerokie i najlepiej wykonane ze skóry. Przy zapobieganiu stopy cukrzycowej ważne jest, aby but był rozmiar większy od stopy tak, aby stopa się w nim swobodnie układała. Odpowiednio dobrane wkładki złagodzą obciążenie różnych partii stopy. Nie należy zbyt mocno sznurować butów, a skarpety powinny być bez uciskających szwów i gumek. Osoby zagrożone stopą cukrzycową nie powinny także chodzić boso, ani ogrzewać stóp przy pomocy poduszek elektrycznych, termoforów czy grzejników. Jest szczególnie ważne, gdy już pojawiły się problemy z odczuwaniem temperatury i bólu.
Aktywność fizyczna
Aby uniknąć powikłania takiego jak stopa cukrzycowa, należy zapewnić sobie odpowiednią dawkę i rodzaj ruchu. Ruch, taki jak spacery, poprawia ukrwienie i sprawność stóp. W przypadku istniejących zaburzeń unerwienia i ukrwienia, osoba chora powinna planowany rodzaj aktywności omówić z lekarzem prowadzącym.
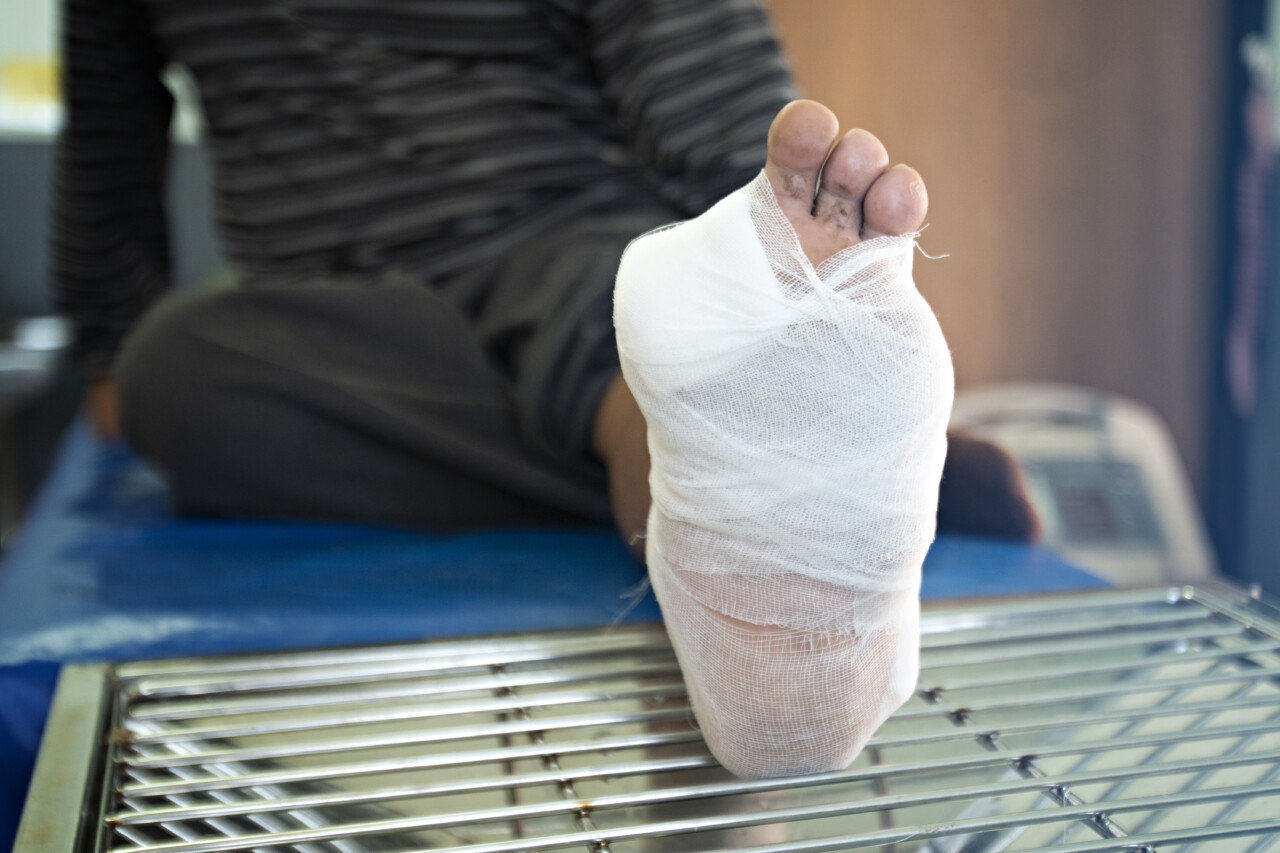
Stopa cukrzycowa — leczenie
Leczenie schorzenia takiego jak stopa cukrzycowa jest długotrwałe i wymaga determinacji w działaniu. W tym przypadku konieczne jest:
- wyrównanie metaboliczne cukrzycy oraz leczenie zaburzeń lipidowych;
- leczenie zakażonych owrzodzeń — konieczna jest antybiotykoterapia i stosowanie odpowiednich opatrunków;
- chirurgiczne opracowanie owrzodzenia — oczyszczenie rany z martwych tkanek. W przypadku dużych ubytków skóry po oczyszczeniu owrzodzenia ewentualne przeszczepienie skóry;
- odciążenie kończyny — jeśli istnieje taka konieczność, należy poruszać się o kulach lub na wózku inwalidzkim;
- dobór odpowiedniego obuwia lub wkładek ortopedycznych;
- odstawienie tytoniu.
źródło: www.mp.pl, ortopes.pl









